הפרעות שינה |
כאשר אומרים "שינה לא תקינה" או "הפרעת שינה" הכוונה עשויה להיות ל-
תלונות שכיחות של אנשים עם הפרעות שינה מתחלקות להפרעות של חוסר שינה ולהפרעות של ישנוניות יתר וכוללות קשיי הירדמות; התעוררויות תכופות ולעיתים קושי להירדם שנית; יקיצות בוקר מוקדמות מאוד; תחושה של שינה לא מרעננת; קושי להתעורר בבוקר וכן עייפות וישנוניות במשך היום. שכיחות הפרעות השינה השונות גבוהה מאוד ומוערכת בכ-50% על פי סקרים שונים בעולם. סקר שנערך בארץ בתחילת שנות ה-2000 העלה שכ-30% מהבוגרים סובלים מהפרעת שינה כלשהיא. השכיחות גבוהה יותר בקרב נשים לעומת גברים וכן באוכלוסיית הקשישים לעומת הצעירים. את הפרעות השינה ניתן למיין בצורות שונות. מיון מקובל הוא לארבע קבוצות עיקריות:
לעיתים קיימת חפיפה בין הקבוצות הנ"ל, למשל כאשר מדובר בנדודי שינה (אינסומניה). נדודי שינה – אינסומניה הפרעת שינה שכיחה מאוד היא נדודי שינה - אינסומניה (Insomnia). כמעט כל אחד חווה או יחווה הפרעה זו לפחות פעם בחיים לתקופה קצרה. הפרעה זו מתבטאת בקשיי הירדמות, התעוררויות חוזרות מהשינה, יקיצת בוקר מוקדמת, שינה לא מרענת או שילוב של הנ"ל. שכיחותה הכללית של האינסומניה עומדת על כ- 25%, כאשר שיעורה בקרב נשים כפול משיעורה בגברים ושכיחותה בקשישים גבוהה לעומת צעירים. 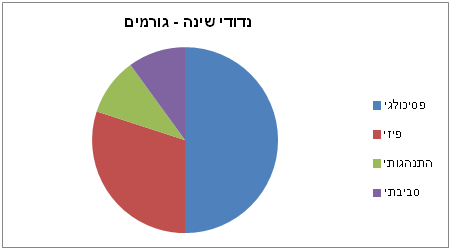 הגורם השכיח ביותר לנדודי שינה - עד כדי 50% - הוא הגורם הפסיכולוגי כלומר מצב של עקה נפשית: דאגנות, חרדה, דיכאון. החלוקה לפי משך ההפרעה: Transient - פחות משבוע, Acute - פחות מחודש, Chronic - מעל חודש. על פי ההגדרה הרפואית של נדודי שינה כרוניים ( DSM-5 criteria ) מדובר בנדודי שינה לפחות 3 לילות בשבוע ולפחות במשך 3 חודשים כאשר יש תנאים לשינה תקינה. לעיתים הגורם הפסיכולוגי הראשוני חלף אך נדודי השינה אינם חולפים עקב תהליך של התנייה. מצב זה מכונה Psychophysiological Insomnia. גורם שני בשכיחותו - כ-30% - הוא הפרעות שינה ראשוניות (יפורטו בהמשך) ומצבים רפואיים שונים - כאב כרוני, נוקטוריה, מחלות נוירולוגיות, מחלות ראה ועוד. במקרים אלו נחוץ טיפול בגורם הראשוני ולעיתים גם טיפול מכוון בנדודי השינה. גורמים התנהגותיים לאורך זמן עלולים לגרום גם כן לנדודי שינה: צריכת אלכוהול וקפאין סמוך לשינה, שעות שינה לא קבועות, שהייה ממושכת במיטה ללא שינה, עיסוקים שונים תוך שהייה במיטה (מחשב, טלפון סלולרי, טלויזיה). ולבסוף – נדודי שינה עלולים להתפתח עקב גורמים חיצוניים כמו מיטה לא נוחה, רעש חיצוני, טמפרטורה לא נוחה, חשיפה לאור. כדי לטפל בצורה מיטבית יש לאבחן נכונה את הגורם לנדודי השינה. הטיפול באינסומניה כולל:
דום נשימה בשינה (להלן דנ"ש) הינה הפרעת שינה שכיחה למדי בקרב מבוגרים בגיל העמידה בעלי עודף משקל, למרות שניתן לאבחנה בכל גיל, מינקות עד זקנה. השכיחות בקרב נשים היא כ-2% ובקרב גברים כ-4%. הגורמים העיקריים לדנ"ש הם השמנת יתר ושינויים מבניים בגולגולת ובדרכי הנשימה העליונות וכנראה גם שיבוש בבקרה המוחית של השרירים בדרכי הנשימה העליונות. התוצאה הסופית היא חסימת דרכי הנשימה העליונות בזמן השינה עקב תמט של קירות החיך והלוע. לאחר היווצרות החסימה, יש מאמץ מוגבר של שרירי הסרעפת ובית החזה על מנת לפתוח את החסימה. בזמן הפסקת הנשימה רמת ריווי החמצן בדם יורדת והחולה מקיץ למספר שניות (ובדרך כלל אינו מודע ליקיצה זו) במהלכן הנשימה שבה לתיקנה. פתיחה דרכי האוויר מלווה בנחירה רמה. שרשרת אירועים זו יכולה להתרחש עשרות ואפילו מאות פעמים במשך הלילה דבר הגורם בין השאר לישנוניות ניכרת במשך היום. הסימפטומים העיקריים של דנ"ש הם נחרות, התעוררויות, יובש בפה בלילה ובבוקר, השתנה מרובה בלילה (נוקטוריה), שינה לא מרעננת וישנוניות במשך היום. לעיתים בני המשפחה עדים להפסקות הנשימה. נחרות לכשעצמן אינן מעידות בהכרח על דום נשימה. כדי להבחין בוודאות בין נחרנות ראשונית שאינה ביטוי של דום נשימה לנחרנות כתסמין של דום נשימה יש לבצע בדיקת שינה. אם מדובר בנחרנות ראשונית מטרידה מומלץ לפנות לרופא/ה אף-אוזן-גרון להתאמת טיפול. בשנים האחרונות פורסמו מחקרים רבים בדבר הקשר שבין דנ"ש ותחלואה קרדיו-וסקולרית ונמצא שנד"ש הינו גורם סיכון בלתי תלוי לעלייה בלחץ הדם, למחלות לב ולשבץ מוחי. מכאן נובעת החשיבות הרבה באבחון התסמונת כאשר מתעורר חשד קליני ובטיפול נכון. הטיפול בדום נשימה בשינה כולל:
בנוסף לדום נשימה חסימתי תתכן הפרעת נשימה ממקור מרכזי - Central Sleep Apnea.הפרעה זו נובעת מליקוי בויסות הנשימה בזמן השינה והסיבות לכך עלולות להיות בעיקר קרדיאליות (אי ספיקת לב) ונוירולוגיות. הטיפול בהפרעה זו בהתאם לגורם וכן ע"י הנשמה לא פולשנית באלגוריתם מיוחד ומותאם אישית. תתכן כמובן הפרעה משולבת חסימתית ומרכזית. לאחר איבחון מדוייק ניתן להתאים טיפול אופטימלי.
תסמונת זו שכיחה למדי במבוגרים ונעה בין 5 ל-15%. במצבים רפואיים מסויימים שכיחות התסמונת גבוהה יותר, ומגיעה בחולי אי ספיקת כליות עד כדי 15-20% או בחולי Rheumatoid Arthritis עד כ-30%. גורם חשיפה מיוחד הינו הריון. ידוע קשר הדוק בין RLS לרמות נמוכות של פריטין בדם. כ-80-90% מהלוקים ב-RLS סובלים גם מתנועות רגליים מחזוריות בשינה – Periodic Limb Movement in Sleep או בקיצור PLMS. אבחנת הפרעה זו נעשית ע"י בדיקת שינה, ולעיתים האבחנה אקראית בעת בדיקת שינה בשל סיבה אחרת. הלוקים ב-PLMS עלולים להתלונן על יקיצות ליליות וישנוניות במשך היום אולם לעיתים אין כל תלונה מבחינת השינה או העירנות ביום. הטיפול בהפרעות אלה כולל:
המחלות שנדונו לעיל – דום נשימה בשינה וכן הפרעות תנועה בשינה – עלולות לגרום לישנוניות במשך היום אך באבחנה המבדלת צריך לחשוב על מחלות נוספות. נרקולפסיה הפרעת שינה אינטרינזית מעניינת מאוד היא נרקולפסיה. זו הפרעה שביטוייה בצורתה הקלאסית הם התקפי שינה במשך היום למרות שעות שינה מספיקות, וביטויים של שנת חלום לא תקינה: חלימה סוערת גם בזמן התנומות במשך היום, התקפים של נפילה פתאומית ללא איבוד הכרה במיוחד במצבי צחוק, כעס, הפתעה (קטפלקסיה), הזיות בזמן ההירדמות או היקיצה והתקפים קצרים של שיתוק בתהליך ההירדמות או היקיצה (sleep paralysis). כיום ידוע שהתהליך הפתולוגי הגורם למחלה מתחולל בתלמוס הצדדי ותוצאתו היעדר מעביר עצבי (נוירוטרנסמיטור) ספציפי –(Orexin (Hypocretin, שתפקידו לקיים מצב עירנות תקין. בתסמונת הקלאסית שביטויה התקפי שינה וקטפלקסיה נמצא קשר ל-HLA ספציפי – DQB1*0602 - אולם אין הוכחות חד משמעיות לגורם אוטואימוני. האבחנה מבוססת על התסמינים האופייניים ועל ממצאים בבדיקת שינה מלאה ובדיקת יום: בשנת הלילה ממצא אופייני הוא הופעה של שנת חלום מס` דקות לאחר ההירדמות (sleep onset REM period) וכן ריבוי יקיצות והתעוררויות. בבדיקת יום (MSLT) מאובחנת הירדמות מהירה בכל ניסיונות ההירדמות וכן הופעה של שנת חלום לפחות בשני ניסיונות הירדמות. מחלה זו אינה שכיחה ובארץ נדירה במיוחד, ייתכן עקב תת-איבחון?! הטיפול סימפטומטי. הטיפול בישנוניות ע"י תרופות מעוררות דוגמת Ritalin ו-Provigil והטיפול בתסמינים האחרים ע"י תרופות מקבוצת ה-SSRI / SNRI דוגמת Prozac, Venlafaxine. היפרסומניה אידיופאטית באבחנה המבדלת של ישנוניות יתר יומית נכללת הפרעה זו שכפי ששמה מעיד מדובר בישנוניות ממקור לא ברור במערכת העצבים המרכזית- Idiopathic or CNS Hypersomnia הפרעה זו באה לביטוי בישנוניות מוגברת במשך היום ולעיתים קרובות שנת לילה ארוכה מהממוצע לגיל אך ללא תסמינים נוספים וללא ממצא ספציפי בשנת הלילה. נחוץ בירור נוירולוגי כדי לשלול פתולוגיה ראשונית ברת טיפול. הטיפול סימפטומטי ע"י תרופות מעוררות. הפרעות בתזמון שינה הפרעות השינה בקבוצה זו הן אלה הנובעות מבעייה בתזמון השינה ומאופיינות בכך שתזמון השינה סוטה באופן ניכר מן הנורמה עד כדי גרימת קושי ממשי בתפקוד היומיומי. בקבוצה זו של הפרעות שינה כוללים
קרוב לוודאי קיים רקע משפחתי-גנטי להפרעות בתזמון השינה. צריך להבדיל היטב בין הפרעה בתזמון השינה על רקע התנהגותי או על רקע היגיינת שינה לקויה לבין הפרעה ביוולוגית-פיזיולוגית. מאחר שהמודעות להפרעות שינה מסוג זה הינה נמוכה, הלוקים בה אינם מאובחנים נכון ואינם מטופלים כראוי. לדוגמה, בני נוער עם DSPS מאובחנים לעיתים קרובות עם הפרעת קשב וריכוז ומטופלים בהפרעה זו ללא מתן תשומת לב מספקת לשיפור השינה. האבחנה נעשית ע"י אנמנזה אופיינית ומילוי יומן שינה או בדיקת אקטיגראף בתנאי חיים חופשיים וללא אילוצים במשך שבוע-שבועיים. הטיפולים האפשריים בהפרעות בתזמון השינה הם:
דרך נוספת להתמודד עם הפרעות אלה היא התאמת אורח החיים ככל שניתן לזמני השינה המועדפים.
בדרך כלל, הפאראסומניות אינן פוגמות באיכות השינה אך עלולות להוות סכנה לא מבוטלת לפציעה ופגיעה עצמית או בסובבים. תופעות כמו הליכה מתוך שינה או ביעותי לילה נפוצות יותר בקרב ילדים צעירים, אינן מעידות על מחלה כלשהי ושכיחותן פוחתת עם הגיל. כדי להפחית את תדירותן יש להקפיד על היגיינת שינה טובה ובמיוחד להימנע מחסך שינה. כאשר האנמנזה טיפוסית אין צורך בבדיקת שינה אלא אם קיים חשד קליני להפרעת שינה אחרת שעלולה להחמיר את הפאראסומניה. כאשר הפעילות סטריאוטיפית, כלומר מדובר באירועים חוזרים ודומים, ושכיחותה גבוהה עד כדי מס` פעמים בלילה מומלץ לפנות לייעוץ רפואי בשאלה של הפרעה פירכוסית – Nocturnal Epilepsy. פעילות חריגה מתוך חלום REM-Sleep Behavior Disorder הינה פאראסומניה מיוחדת במבוגרים וקשישים, ולעיתים מעידה על מחלה נוירולוגית ניוונית. האבחנה קלינית ופוליסומנוגראפית. טיפול תרופתי נדרש במקרים מסויימים, כאשר הפאראסומניה באה לידי ביטוי בהתנהגות חריגה ומורכבת ולעיתים אלימה המפריעה לאיכות החיים של הסובל ממנה או לסביבתו.
הפרעות שינה במתבגרים אינן נדירות ועלולות לתרום לסימפטומים במשך היום כמו עייפות וישנוניות, סימפטומים דמויי הפרעת קשב וריכוז - ADHD/ADD, עצבנות ואי שקט, דכדוך.
במקרים רבים מדובר בהרגלי שינה לא תקינים ומיעוט שעות שינה בלילה: עיסוק במחשב / סמארטפון / טאבלט / טלויזיה עד שעת לילה מאוחרת; בילוי לילי עם צריכת אלכוהול; צריכת קפאין מוגברת (קולה, משקאות אנרגיה).
אם הרגלי השינה תקינים ונשמרת היגיינת שינה טובה יש לחשוב על הפרעות שינה אורגניות כמו שינויים בתזמון השינה ובעיקר שעון ביולוגי דחוי – DSPSוכן דום נשימה בשינה. בשנים האחרונות עם מגיפת ההשמנה בקרב ילדים ובני נוער עלתה גם שכיחות דום נשימה בשינה באוכלוסיה זו וחשוב לאבחן ולטפל.
|
||

